Ce este dermatita seboreica?
Dermatita seboreică este o afecțiune cronică, frecvent recidivantă, manifestată prin eritem și scuame în zonele bogate în glande sebacee.
Apare mai frecvent la adulți, dar poate să apară și la copii și nou- născuți, cunoscută drept ”cruste de lapte”.
Din ce cauza apare dermatita seboreica?
Cauza apariției este incomplet elucidată, neefiind o afecțiune proprie a glandelor sebacee.
Sunt implicați factori precum predispoziția genetică, compoziția lipidelor de la suprafața pielii sau modificări ale florei cutanate normale, cu înmulțirea rapidă a unui fung, numit Malassezia furfur ce aparține florei cutanate normale, dar care în anumite condiții, precum perioade de stres sau sezon rece, poate determina apariția leziunilor de dermatită seboreică.
Cum se manifesta dermatita seboreica?
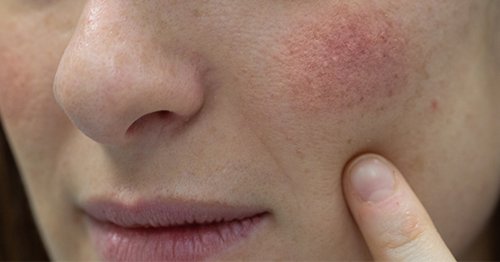
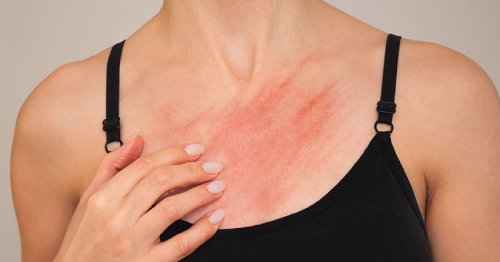
În mod tipic, dermatita seboreică se manifestă prin zone de tegument roz- roșiatic, acoperit de scuame alb-gălbui, grăsoase, întâlnite pe zone bogate în glande sebacee, precum scalp, față sau trunchi și însoțite deseori de prurit:
- Pe scalp în formele mai ușoare, leziunile pot avea aspect ”prăfos”, de mătreață, iar atunci când sunt afectate și urechile, apar scuame gălbui și fisuri la nivelul pavilionului auricular sau în spatele urechii.
- Pe față se întâlnesc leziuni caracteristice mai ales în sprancene, între sprâncene sau șanturile nazolabiale, iar pe frunte leziunile se pot distribui ca o ”coroană seboreică” la linia părului.
- Pe trunchi leziunile pot fi distribuite presternal, interscapular sau chiar axile.
Cum afli daca ai dermatita seboreica?
Diagnosticul este clinic, stabilit în urma unui consult dermatologic, pe seama aspectului leziunilor și localizării specifice.
Tratament dermatita seboreica
Dermatita seboreică este o afecțiune cronică, astfel că scopul tratamentului este să trateze leziunile active, dar și să prevină recidiva. Prin urmare, va fi nevoie de un tratament inițal, urmat de unul de întreținere.
Tratamentul eficient presupune combinarea mai multe categorii de substanțe, în funcție de severitatea și localizarea leziunilor, precum:
- substanțe antifungice, de ex. Ketoconazol, Ciclopiroxolamină sau sulfură de seleniu, ce pot fi folosite sub formă de șampoane, spray-uri sau creme.
- substanțe keratolitice, precum acidul salicilic, ce ajută la desprinderea mai ușoară a scuamelor.
- corticosteroizi topici, utilizați doar la recomandarea medicului dermatolog, pe perioade limitate, în pusee.
- imunomodulatoare, precum inbibitorii de calcineurină, utilizați în special pentru leziunile faciale, la recomandarea medicului dermatolog.
Șampoanele vor fi lăsate să acționeze 3-5 minute înainte de clătire, iar cremele vor fi alternate pentru a preveni recidiva.
Ce să nu faci dacă ai dermatita seboreică
În dermatita seboreică anumite obiceiuri pot agrava inflamația și pot favoriza reapariția leziunilor. Spălarea excesivă a pielii sau a scalpului, în special cu produse agresive sau nepotrivite, poate dezechilibra suplimentar bariera cutanată și flora locală. De asemenea, utilizarea apei fierbinți accentuează eritemul și descuamarea, contribuind la menținerea inflamației.
Aplicarea necontrolată a corticosteroizilor topici, fără indicație dermatologică sau pe perioade prelungite, reprezintă o altă greșeală frecventă, în special la nivelul feței, unde pot apărea reacții adverse precum subțierea pielii sau dermatita periorală. Este important să fie evitate produsele cosmetice grase, parfumate sau ocluzive, care pot accentua secreția de sebum și pot întreține leziunile. Întreruperea prematură a tratamentului, imediat după ameliorarea simptomelor, favorizează recidiva rapidă a bolii.

Factorii de risc dacă dermatita seboreică nu este tratată
În absența unui tratament corect și constant, dermatita seboreică poate deveni persistentă și mai dificil de controlat. Leziunile netratate tind să se extindă, iar inflamația cronică poate duce la disconfort accentuat, prurit persistent și afectarea calității vieții. Pe scalp, formele necontrolate pot fi asociate cu descuamare abundentă și iritație cronică, iar la nivel facial pot apărea leziuni recidivante, cu impact estetic semnificativ.
Inflamația prelungită favorizează dezechilibre suplimentare ale florei cutanate și poate crea un teren propice pentru suprainfecții bacteriene sau iritații secundare. De asemenea, evoluția cronică a bolii, cu pusee frecvente, este adesea influențată de factori precum stresul, oboseala sau scăderea imunității, care pot accentua severitatea manifestărilor. Lipsa unui tratament de întreținere corect conduce, de cele mai multe ori, la recurențe frecvente și la necesitatea unor scheme terapeutice mai agresive ulterior.
- Hidratarea pielii: Este esențială utilizarea zilnică a emolientelor pentru a menține pielea hidratată și a restabili bariera cutanată. Produsele fără parfum și conservanți, sub formă de creme sau unguente, sunt preferate.
- Tratament topic: Corticosteroizii topici de diferite potențe reprezintă standardul de tratament pentru reducerea inflamației. În cazuri ușoare, se utilizează corticosteroizi de potență scăzută, iar în cazuri moderate până la severe, se preferă cei de potență medie sau înaltă. Inhibitorii calcineurinei, precum tacrolimus și pimecrolimus, pot fi utilizați ca alternativă, mai ales pe zonele sensibile (față, gât).
- Tratament sistemic: În cazurile severe, rezistente la tratamentul topic, pot fi necesare terapii sistemice, cum ar fi corticosteroizii orali, imunomodulatorii (ciclosporină, metotrexat) sau terapii biologice (dupilumab).
- Fototerapie: Terapia cu lumină ultravioletă (UVB sau UVA) poate fi o opțiune pentru pacienții cu dermatită atopică moderată până la severă, nereceptivi la alte forme de tratament.
- Managementul pruritului: Antihistaminicele pot fi recomandate pentru a reduce mâncărimea severă și a îmbunătăți somnul.
Complicații ale Dermatitei Atopice
- Infecții cutanate: Pielea inflamată și deteriorată este mai susceptibilă la infecții bacteriene (Staphylococcus aureus), virale (virusul herpes simplex, virusul molluscum contagiosum) sau fungice.
- Dermatită de contact: Pielea sensibilă poate deveni alergică la substanțele chimice din produsele cosmetice, săpunuri, detergenți sau chiar la textile, ducând la dermatită de contact alergică.
- Lichenificare și cicatrici: Scărpinatul cronic poate duce la îngroșarea pielii (lichenificare), iar erupțiile severe pot cauza cicatrici permanente.
- Probleme oculare: Dermatita atopică poate cauza diverse complicații oculare, inclusiv blefarită (inflamația pleoapelor), conjunctivită sau cheratoconus (o modificare a formei corneei).
- Complicații psihosociale: Stigmatizarea socială, impactul asupra calității vieții și tulburările de somn asociate pot contribui la dezvoltarea anxietății și depresiei la pacienții cu dermatită atopică.
Cum putem preveni Dermatita Atopică
- Menținerea hidratării pielii: Utilizarea zilnică a emolientelor este esențială pentru a păstra integritatea barierei cutanate. Evitarea produselor care conțin parfumuri, alcool sau alte substanțe iritante este recomandată.
- Evitarea factorilor declanșatori: Factori precum alergenii (acarieni, polen), substanțele chimice agresive, îmbrăcămintea din materiale iritante (lână, sintetică) sau alimentele alergene pot exacerba simptomele dermatitei atopice. Identificarea și evitarea acestora sunt cruciale.
- Îmbunătățirea condițiilor de mediu: Menținerea unui nivel optim de umiditate în locuință, aerisirea regulată a spațiilor și evitarea supraîncălzirii sau uscării excesive a aerului pot ajuta la prevenirea apariției simptomelor.
- Educația pacientului: Pacienții și părinții copiilor afectați ar trebui să fie educați cu privire la managementul corect al bolii, semnele de complicații și necesitatea unei îngrijiri continue și susținute.
Articol realizat de catre Dr. Bianca Petrescu