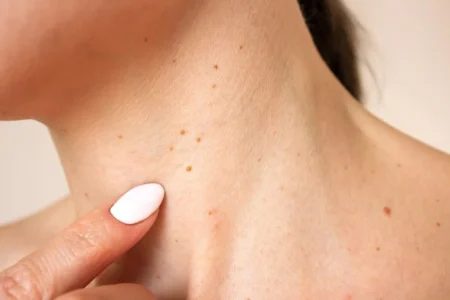
Ce sunt papiloamele cutanate?
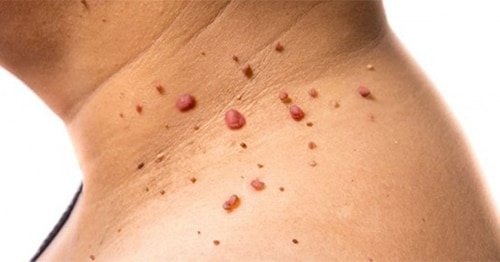
Papiloamele reprezintă formațiuni tumorale cutanate benigne, în general de culoarea pielii (sau sunt hiperpigmentate). Ele pot avea diferite forme și dimensiuni, de la mici și plate până la proeminente și aspre, de regulă având aspect pediculat. Apar cu precădere în zonele în care există fricțiune – exemplu – pliuri cutanate – regiunea gâtului, axile, submamar, inghinal dar si pe abdomen, torace, precum si in jurul ochilor. Apar frecvent la adulți. De asemenea, pot afecta și gravidele ori persoanele supraponderale.
Aceste excrescențe, deși benigne și lipsite de pericol spre malignizare, pot fi percepute ca fiind inestetice și pot provoca discomfort psihologic din cauza aspectului lor neplăcut. Papiloamele cutanate pot fi contagioase și se pot transmite prin contact direct între oameni sau autoinoculare de la o zonă a corpului la alta, favorizată de lipsa precauțiilor în utilizarea obiectelor personale sau frecventarea piscinelor și a sălilor de sport.
De ce apar aceste papiloame?
Papiloamele, aceste excrescențe cutanate, apar din cauza unei proliferări excesive a celulelor pielii, cunoscută sub numele de hiperplazie epidermică. Această creștere anormală a celulelor este adesea asociată cu infecția cu anumite tulpini ale virusului papiloma uman (HPV) și pot fi transmise prin contact direct, influențat și de alți factori. Ele pot apărea pe piele sau mucoase, în funcție de tipul de papilomavirus uman implicat.
De exemplu, papiloamele conjunctivale sunt cauzate de infectarea cu HPV tipurile 6, 11, 16, 33 sau 45, fiind distincte de verucile genitale, produse de tipurile 2, 3, 6, 11, 16, 18 și 30-32, sau de papiloamele cutanate, asociate cu tipurile 1-4 și 26-29. Infecția cu HPV poate fi un factor major în dezvoltarea papiloamelor, dar și alți factori precum predispoziția genetică, vârsta și expunerea la radiații ultraviolete sau traume minore ale pielii pot contribui la apariția lor. Papiloamele pot fi uneori confundate cu alte leziuni precum diferite tipuri de alunițe sau cu neurofibroame, de aceea medicii nu recomandă tratamentele făcute acasă.
Există două tipuri principale de papiloame: exofite și endofite. Papiloamele exofite se prezintă sub formă alungită și sunt localizate pe suprafața pielii. În schimb, papiloamele endofite tind să crească în adâncime în straturile epiteliale ale pielii.
Papiloamele sunt contagioase?
Papiloamele genitale sunt considerate foarte contagioase, deoarece se pot transmite atât prin contact sexual, cât și prin contact direct piele-pe-piele. Virusul HPV responsabil de aceste leziuni se răspândește ușor prin atingere în zonele infectate. În schimb, studiile arată că majoritatea papiloamelor cutanate localizate la nivelul capului și gâtului nu sunt contagioase, spre deosebire de negi. Deși conțin ADN al unor tulpini HPV cu risc scăzut – în special tipurile 6 și 11 – acestea nu se transmit de la o persoană la alta în mod obișnuit.
Care sunt simptomele papiloamelor?
În general, papiloamele cutanate nu provoacă simptome și sunt descoperite întâmplător. Totuși, în funcție de locul în care apar, unele se pot irita sau traumatiza, mai ales în zonele de frecare (gât, axilă, sub sâni). Chiar dacă nu sunt dureroase, pot cauza disconfort estetic și pot influența negativ stima de sine.
Papiloame care pot provoca simptome specifice:
- Papiloamele ductului mamar pot determina apariția unor secreții apoase sau sangvinolente la nivelul mameloanelor.
- Papiloamele situate în interiorul nasului sau al sinusurilor pot genera probleme respiratorii sau congestie locală, în funcție de mărimea și poziția lor.
- Papiloamele laringiene (din laringe) pot afecta procesul respirator sau vocea. În cazuri rare, acestea determină o afecțiune numită papilomatoză respiratorie recurentă, mai frecventă la copii, care se manifestă prin răgușeală persistentă, plâns silențios și, în forme severe, obstrucția căilor respiratorii.
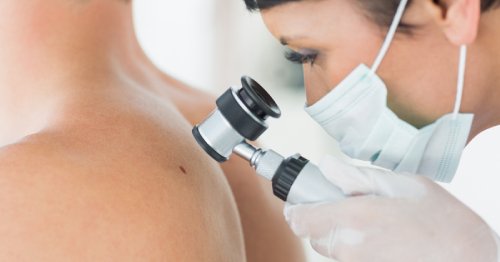
Cum pot fi diagnosticate papiloamele?
În majoritatea cazurilor, papiloamele cu celule scuamoase pot fi diagnosticate printr-o simplă examinare clinică, fără a fi necesare investigații suplimentare. Acestea sunt de obicei leziuni benigne, autolimitate, mai ales la persoanele cu un sistem imunitar sănătos.
Totuși, la pacienții cu risc crescut de transformare malignă – de exemplu, cei cu papiloame anogenitale sau orofaringiene – medicul poate recomanda excizia leziunii urmată de biopsie și examen histopatologic, pentru confirmarea diagnosticului.
În cazul papiloamelor cutanate (cum sunt negii sau negii genitali), dacă aspectul este atipic sau diagnosticul nu este clar, se pot efectua teste suplimentare, precum recoltarea unei probe prin răzuire sau biopsie.
Pentru papiloamele din zone interne:
- Papiloamele intraductale mamare pot fi identificate cu ajutorul ductogramei, ecografiei, mamografiei sau biopsiei.
- Papiloamele laringiene sunt depistate prin laringoscopie și confirmate prin biopsie.
- Papiloamele localizate în sinusuri pot fi diagnosticate prin endoscopie nazală, tomografie computerizată (CT) sau rezonanță magnetică (RMN), în funcție de complexitatea cazului.
Cum poate fi prevenită apariția papiloamelor?
Prevenirea papiloamelor se bazează în principal pe limitarea expunerii la virusul HPV, responsabil de apariția majorității acestor leziuni. Printre cele mai eficiente măsuri se numără:
- Vaccinarea împotriva HPV, recomandată atât fetelor, cât și băieților înainte de începerea vieții sexuale, dar benefică și pentru adulți.
- Utilizarea corectă a prezervativului la fiecare contact sexual, pentru a reduce riscul de transmitere a virusului.
- Menținerea unei igiene riguroase și evitarea contactului direct cu leziuni suspecte.
- Evitarea partenerilor sexuali multipli, care crește riscul de infecție.
- Monitorizarea periodică dermatologică sau ginecologică, mai ales la persoanele care au avut papiloame anterior.
Cum se pot îndepărta papiloamele?
Există mai multe modalități de îndepărtare a papiloamelor, inclusiv:
- Crioterapie, papiloamele fiind înghețate cu azot lichid pentru a le distruge.
- Excizia chirurgicală, prin care papiloamele sunt îndepărtate prin tăierea lor cu un bisturiu sau un dispozitiv de tăiere, urmată în unele cazuri de sutură.
- Electrocauterizare
- Tratamente cu laser (laser CO2)
- Acid tricloracetic sau alte substanțe chimice
Este important să discutați cu medicul dumneavoastră despre opțiunile disponibile și să alegeți cea mai potrivită metodă, în funcție de dimensiunea, localizarea și tipul papiloamelor, precum și de preferințele personale și starea generală de sănătate.
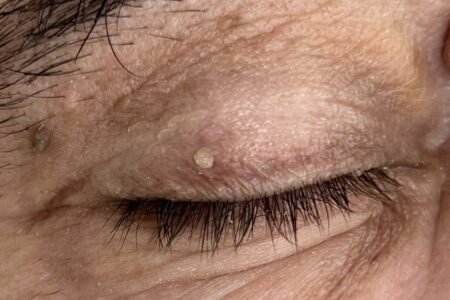
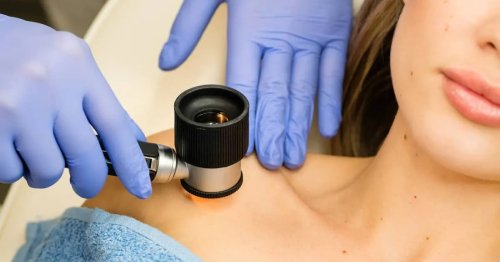
Tratamentul cu laser
Printre metodele distructive de eliminare a papiloamelor și verucilor din clinică se numără și laserul CO2. Ablația leziunii cu laserul CO2 este o metodă țintită cu ajutorul căreia îndepărtăm leziunea prin vaporizare. Este o metodă eficientă atât pentru leziunile de mici dimensiuni, cât și pentru cele extensive sau cele care nu au răspund satisfăcător la tratamente anterioare. Este important să rețineți că tratamentul nu are rolul de a preveni apariția în timp a altor leziuni noi în alte regiuni.
Tratamentul cu laser pentru papiloame este o opțiune eficientă și non-invazivă de îndepărtare a acestor excrescențe. Procedura implică utilizarea unei energii luminoase concentrate, care este direcționată către papilom pentru a distruge țesutul afectat. Laserul poate fi folosit pentru a îndepărta papiloamele de pe suprafața pielii sau din straturile mai profunde, în funcție de nevoile individuale ale pacientului și de tipul papilomului.
Avantajele tratamentului cu laser pentru papiloame includ:
- Precizie: Laserul poate fi direcționat cu precizie către papiloame, minimizând deteriorarea țesuturilor sănătoase din jur.
- Rezultate rapide: Îndepărtarea papiloamelor cu laserul poate oferi rezultate rapide și vizibile într-o singură ședință sau în câteva ședințe, în funcție de dimensiunea și numărul papiloamelor.
- Lipsa sau minimul de cicatrici: Tratamentul cu laser poate ajuta la reducerea riscului de cicatrici, deoarece nu implică tăieturi sau intervenții chirurgicale invazive.
- Recuperare rapidă: De obicei, recuperarea după tratamentul cu laser este rapidă și fără durere, iar pacienții se pot întoarce la activitățile lor normale în scurt timp.
De asemenea, este esențial să urmați instrucțiunile post-tratament pentru a asigura o vindecare corespunzătoare a pielii.
Pot exista complicații?
Complicațiile sunt rare. Printre ele se numără tulburări de pigmentare (hipopigmentări/hiperpigmentări), mâncărimi și fenomene inflamatorii la nivelul regiunii tratate, cicatrizare anevoioasă.
Care este îngrijirea post-procedură?
- După procedură, în primele zile pacientul va toaleta zona conform indicațiilor medicului dermatolog.
- În primele zile, medicul poate recomanda utilizarea unei creme cu antibiotic.
- În plus, va fi folosit și produs cicatrizant până la epitelizare completă.
- Se va evita expunerea la radiațiile UV post-procedură în special dacă au fost tratate zone cu potențial de fotoexpunere (ex. gât, decolteu, față) pentru a scădea riscul hiperpigmentării postinflamatorii.
- Recomandăm produse cu factor de protecție solară SPF 50+, anti UVB și anti UVA.
Care sunt factorii de risc în cazul papiloamelor?
Există câțiva factori de risc care pot crește probabilitatea apariției papiloamelor:
- Infecția cu virusul papiloma uman (HPV): Infecția cu anumite tulpini de HPV este unul dintre cei mai importanți factori de risc pentru dezvoltarea papiloamelor.
- Vârsta: Papiloamele sunt mai frecvente la persoanele în vârstă, deși pot apărea la orice vârstă.
- Predispoziție genetică: Unele persoane pot avea o predispoziție genetică pentru dezvoltarea papiloamelor.
- Imunitate scăzută: Un sistem imunitar slăbit poate crește riscul de a dezvolta papiloame, deoarece organismul poate fi mai susceptibil la infecții cu HPV.
- Traumele minore ale pielii: Traumele minore sau iritațiile pielii pot fi asociate cu apariția papiloamelor.
- Expunerea la radiații ultraviolete: Expunerea prelungită la soare sau la alte surse de radiații ultraviolete poate crește riscul de a dezvolta papiloame.
Dr. Bianca Petrescu
Bibliografie:
Should I worry about a papilloma?, Medical News today official website
Sabry AO, Patel BC. Papilloma. [Updated 2023 Aug 14]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan
What Is the Cause of Papillomas?, EMedicine Health official website
HPV and Conjunctival Papilloma, American Academy of Oftalmology official website